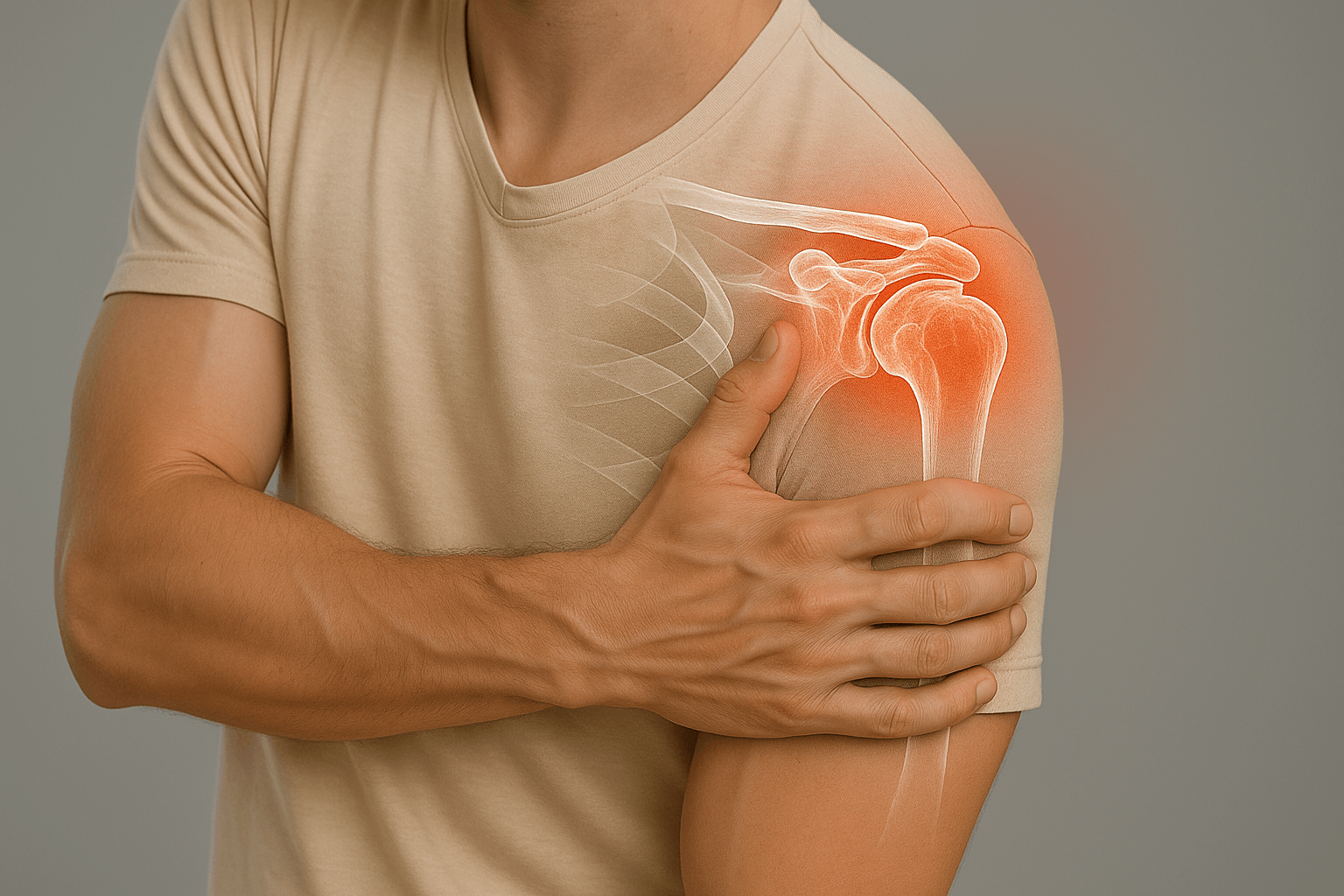
Akromioklavikuläre Arthropathie
Die akromioklavikuläre Arthropathie entspricht einer degenerativen oder posttraumatischen Beteiligung des Akromioklavikulargelenks. Diese häufige Pathologie erfordert eine spezialisierte Behandlung zur Optimierung von Komfort und Funktion.

Was ist die akromioklavikuläre Arthropathie?
Die akromioklavikuläre Arthropathie entspricht einer degenerativen oder posttraumatischen Beteiligung des Akromioklavikulargelenks, Quelle von lokalisierten Schmerzen an der Oberseite der Schulter.
Begünstigende Faktoren umfassen repetitive Belastungsaktivitäten, Alter und eine mögliche Assoziation mit subakromialem Impingement. Diese Pathologie kann die Lebensqualität und beruflichen Aktivitäten erheblich beeinträchtigen.
Pathophysiologie und begünstigende Faktoren
Degenerativer Verschleiß
Fortschreitender Verschleiß des AK-Gelenks mit Osteophytenbildung und Degradation des Gelenkknorpels.
Wiederholte Mikrotrauma
Arbeit oder Sport über dem Kopf, wiederholte Belastungen des Akromioklavikulargelenks.
Subakromiales Impingement
Kann mit subakromialem Impingement koexistieren und ein komplexes klinisches Bild schaffen.
Symptome und Manifestationen

Schmerzen
Schmerz lokalisiert über der Schulter, besonders bei Palpation des Akromioklavikulargelenks. Der Schmerz kann zum Trapezius ausstrahlen und bei Überkopf-Bewegungen verstärkt werden.
Eigenschaften: Oft chronischer Schmerz, verstärkt durch Belastungsaktivitäten und Armelevationsbewegungen.

Funktionelle Beschwerden
Begrenzung der Überkopf-Bewegungen, Schwierigkeiten bei beruflichen oder sportlichen Aktivitäten, die Armelevation erfordern.
Auswirkung: Reduktion der Lebensqualität und Leistung in täglichen und beruflichen Aktivitäten.
Diagnose und Bewertung
Klinische Untersuchung
- Palpation: Schmerz bei direkter Palpation des AK-Gelenks
- Spezifische Tests: Cross-body-Kompressionstest, horizontale Adduktionstest
- Funktionsbewertung: Begrenzung der Elevations- und Abduktionsbewegungen
Bildgebende Untersuchungen

Gezielte Röntgenaufnahmen
Referenzuntersuchung zeigt Gelenkspaltverschmälerung, Osteophyten und Deformationen

Ultraschall
Minimalinvasive Untersuchung zur Bewertung von Entzündung und Weichteilläsionen

MRT
Referenzuntersuchung für vollständige Bewertung und chirurgische Planung
Therapeutische Optionen
Postoperative Rehabilitation

Die Rehabilitation nach lateraler Klavikula-Resektion ist wesentlich zur Optimierung der funktionellen Erholung und Prävention von Komplikationen.
Phase 1: Immobilisation (1-2 Wochen)
Komfort-Tragetuch, sanfte sofortige Mobilisation unter Respektierung der Schmerzen
Phase 2: Aktive Mobilisation (2-4 Wochen)
Progressive Schultermobilisation in alle Richtungen ohne Zwang
Phase 3: Krafttraining (4-8 Wochen)
Progressives Krafttraining der Schultermuskeln und Rückkehr zu Aktivitäten
Rückkehrzeiten: Manuelle und sportliche Aktivitäten: 6–8 Wochen je nach Schmerzen und Erholung.
Mögliche Komplikationen
Infektion
Hämatom
Nervenläsion
Schmerzhafte Rezidive
AK-Instabilität
Algodystrophie
Praktische Informationen
Hospitalisation
Ambulant
Anästhesie
Allgemein
Immobilisation
Tragetuch 1-2 Wochen
Physiotherapie
6-8 Wochen
Rückkehr zu Aktivitäten
6-8 Wochen